鼠疫预防及防治
2021-05-17
鼠疫流行(世界)三次世界性大流行第一次6世纪(520-565),起源于中东自然疫源地,几乎遍及全世界,死亡约1亿人。医学史称“汝斯汀”瘟疫,第二次14世纪(1346-1665),遍及欧亚大陆和非洲北海岸,以欧洲为甚。医学史称“黑死病”第三次19世纪末(1894年),爆发于中国广州、香港,波及亚洲、欧洲、美洲和非洲的60多个国家,死亡1200多万人。发现了鼠疫的病原体——鼠疫杆菌(耶尔森菌)
鼠疫流行(中国)
20世纪中国鼠痰,1900-1949年鼠疫流行概况:云南、广东、福建家鼠鼠疫持续流行,发病人数占全国总发病人数的78.8%。北方野鼠鼠疫在内蒙古、黑龙江、吉林辽宁、陕西、山西等省份广泛流行。
鼠疫流行(中国)
1950-1956年控制了南方各省鼠疫流行。.1950-1999年鼠疫流行概况:
1950-1959年控制了东北及内蒙古的鼠疫。
1960-1979年鼠疫重点流行于青海、甘肃、西藏、新疆旱獭鼠疫疫源地区,宁夏、内蒙古偶有发生。年均发病人数22例。
1980-1989年,发病102例,病例多发生在青海、西藏等西部旱獭疫源地,期间云南人间鼠疫重新流行。
1990-1999年,发病371例,病例主要集中在云南家鼠鼠疫疫源地内,占此间病例总数的75.74%。
我省鼠疫概况
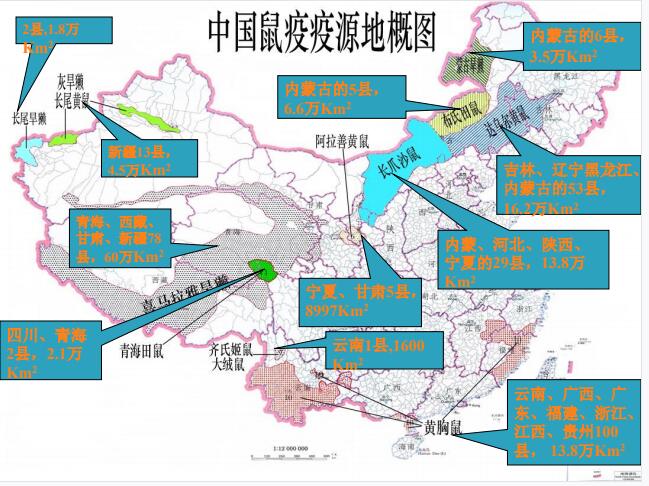
辽宁省鼠疫疫源地处于松辽平原—察哈尔丘陵达乌尔黄鼠鼠疫疫源地南部边缘地带。
疫源地分布在建平、阜新、彰武、康平、昌图五个县,与内蒙古、吉林省疫源地相毗邻。
疫源地范围
沈阳康平县
阜新阜新县
阜新彰武县
铁岭昌图县
朝阳建平县
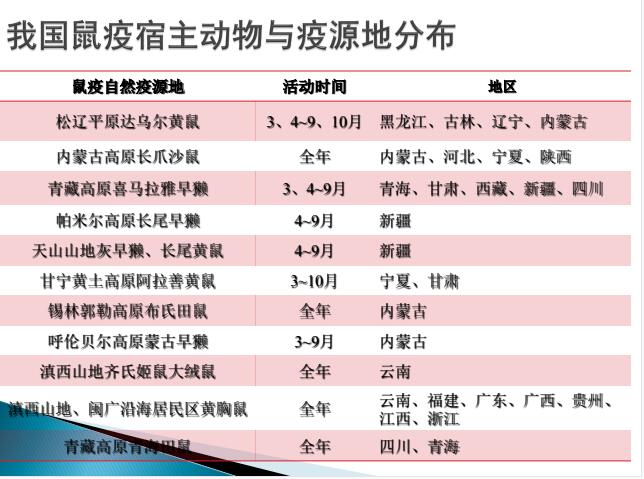
鼠疫概述
是鼠疫耶尔森菌引起的烈性传染病,属于自然疫源性疾病。
临床主要表现为高热、淋巴结肿痛、出血倾向、肺部特殊炎症等。
传染性强,病死率高,属于国际检疫传染病和我国法定的甲类传染病。
病原学
鼠疫耶尔森菌亦称鼠疫杆菌,革兰染色阴性。鼠疫杆菌产生两种毒素,一种为鼠毒素或外毒素,另一种为内毒素,较其他革兰阴性菌内毒素毒性强。对外界抵抗力较弱,对光、热、干燥及一般消毒剂均敏感。
鼠疫杆菌
形态:典型的鼠疫菌呈两端钝圆、两极浓染的椭圆型小杆菌,革兰氏染色阴性。
培养特性:于28℃培养24-48小时,肉眼可见菌落形成.
流行病学
鼠疫是一种自然疫源性疾病,其自然疫源地分布在亚洲、非洲、美洲的60多个国家和地区。
我国目前存在着12种类型鼠疫自然疫源地,分布于19个省区。
流行病学,(一)传染源
鼠疫的传染源(鼠疫菌的储存者)是感染中的患者或动物的机体。
(1)鼠疫染疫动物
自然感染鼠疫的动物都可以作为人间鼠疫的传染源。.其中最主要是感染了鼠疫菌的啮齿动物。
·自然界已证实感染鼠疫的啮齿动物有200余种,但作为鼠疫的宿主主要是鼠科和松鼠科。
·我国能自然感染鼠疫的啮齿动物有44种。
啮齿类传染源
·家栖啮齿类:
主要是褐家鼠、屋顶鼠等。野栖啮齿类:主要是旱獭、黄鼠等一些单居啮齿类
其他野生动物传染源
·在自然条件下曾发现过猿感染鼠疫;猛兽中有豺狼、狐狸、融类可染鼠疫;食虫类中有刺猬和勖睛。
·我国从解放以来曾先后从赤狐、艾融、啥痢和臭韵睛,疏毛勖睛等动物体内分离出鼠疫菌。
·这些动物的鼠疫,只是在地方啮齿动物间鼠疫大流行时才能偶然发生。
家畜传染源
.在野外动物鼠疫流行时,某些种类的家畜被波及,又因为人要经常不断地与家畜接触,特别是剥食感染鼠疫的病死家畜,而成为人类鼠疫的传染源。
流行病学,(一)传染源(2)鼠疫患者单纯腺鼠疫患者:
·单纯腺鼠疫患者只有在其肿大的淋巴结破溃时,其体内的鼠疫病原体才有可能排出体外而充当鼠疫传染源,所以在无淋巴结破溃情况下,单纯腺鼠疫患者不能向周围播散鼠疫菌,一般不会直接造成其周围人群感染鼠疫。
败血型患者:
·原发性败血型鼠疫患者,由于其感染鼠疫后病程极短,病人很快死亡,所以一般不易成为传染源。
流行病学(一)传染源(2)鼠疫患者肺鼠疫患者:
·如果说腺型、皮肤型、败血型鼠疫患者在流行过程作为传染源的作用是极小的,那么肺鼠疫患者则是人类鼠疫流行过程中极其重要的病人传染源。
。健康者通过呼吸被感染而引起的原发性肺鼠疫,也以飞沬的方式传染周围的人群。
流行病学
(一)传染源(2)鼠疫患者肺鼠疫患者尸体:
·在埋葬之前,直接与尸体接触被认为具有传染的危险性
·被埋葬的尸体,成为传染源的作用不大带菌者和隐性感染者:
·带菌者和隐性感染者目前尚无参与鼠疫流行的证据,但也不可忽视其在流行病学中的意义,值得进一步研究。
肺鼠疫流行的特点:
.①传播广泛,发病率高
.②患者周围的易感人群中常可在短期内发病率升至很高
.③常有冬、春季发病升高的现象.④肺鼠疫的发生,常与居住条件有关
传播途径
鼠疫的传播途径→昆虫媒介传播→空气传播→接触传播
昆虫媒介传播
传播鼠疫的媒介主要是跳蚤
蚤类传播鼠疫的方式有四种
1.鼠疫菌可随蚤类排泄物排泄于宿主被叮咬的伤口
附近而后擦入皮肤之内
2.细菌在蚤前胃内形成菌栓使前胃闭塞,当它叮咬
另一宿主时,细菌遂倒流入宿主的伤口血管内或淋巴腺中
3.蚤之穿刺器,传带病菌
4.染疫蚤被动食入而感染
空气传播
肺鼠疫病人呼吸、谈话、咳嗽、喷嚏时,含有鼠疫菌的飞沫经口鼻喷出,较小的飞沫能到达较远的距离,易感者因直接吸入这种飞沫而受感染
在剥皮过程中吸入有菌的皮毛尘埃而感染
在实验室,对冻干苗株开封,进行气溶胶传染试验等易造成感染
接触传播
在剥食病死动物过程中,因鼠疫菌直接进入手或上肢的微小创口取食未充分煮熟的染疫兽肉而感染
人群对鼠疫的易感性
·人群对鼠疫有普遍的易感性,没有天然的免疫力。不分种族、性别、年龄对鼠疫都是易感的
·病后可获得持久的免疫力。
鼠疫的病死率
鼠疫的病死率与鼠疫病型密切相关
败血型,肺型为最高
腺型、皮肤型死亡率低
腺鼠疫的病死率因发病部位、疫区的性质和传播途径不同有明显的差异

基本病理改变
基本病理改变为短期内细菌在机体内迅速增殖,产生大量内毒素,引起组织器官的出血性坏死性炎症,包括弥漫性血管内凝血(DIC)、多器官衰竭(MOF)、成人呼吸窘迫综合征(ARDS)等。
死于鼠疫的尸体,最突出的病理变化是重度充血、出血、渗出和坏死。
鼠疫的临床分型
根据鼠疫菌毒力的强弱,侵入机体的部位及感染途径,以及病人机体抵抗力强弱的不同,病原体在机体内的定位也有所同,临床上一般将鼠疫分为下列几型:1、腺鼠疫;2、肺鼠疫;3、败血型鼠疫;4、皮肤型鼠疫;5、肠鼠疫;6、眼鼠疫;7、脑膜炎型鼠疫;8、扁桃体鼠疫;9、轻型鼠疫。
腺鼠疫在临床上最常见,其次是肺鼠疫和败血型鼠疫,所以这三型鼠疫在鼠疫流行病学上意义最大。
鼠疫的潜伏期
鼠疫潜伏期较短,一般在1~6天之间,多为2~3天,个别病例可达8~9天。
潜伏期长短与感染细菌数量多少、感染的菌株毒力的强弱、感染途径、病型、以及被感染者是否经过免疫接种及个体抵抗力等因素有关。
—般症状
鼠疫的全身症状主要表现为发病急剧,高热、寒战、体温突然升至
39C~41℃,呈稽留热。
头痛剧烈,有时出现中枢神经性呕吐、头晕,心动过速,血压下降,重症病人皇期出现神经系统症状,意识不清,昏睡,狂燥不安,儋语等。
各型鼠疫的特殊症状
(一)腺鼠疫
腺鼠疫是鼠疫临床上最多见的病型,除具有鼠疫的一般症状以外,受侵局部淋巴结肿大为其主要症状。好发部位:腹股沟、腋、颈等淋巴结为多见。
典型表现:淋巴结呈弥蔓性肿胀,边缘不清,与皮下组织黏连,比较坚硬,疼痛剧烈,患侧呈被迫体位。
(二)肺鼠疫
肺鼠疫有原发性肺鼠疫和继发性肺鼠疫之分。原发性肺鼠疫是直接吸入含鼠疫菌的空气飞沫被感染的。
继发性肺鼠疫是由腺鼠疫或败血型鼠疫经血行播散而引的。
继发性肺鼠疫在发病之前,有原发腺鼠疫或败血型鼠疫症状。
当继发肺鼠疫时,常表现为病情突然增剧,出现咳嗽、胸闷、呼吸困难,随之咳出鲜红色血痰,痰中含大量鼠疫菌,可成为引起原发性肺鼠疫流行的传染源。
(二)肺鼠疫
原发性肺鼠疫是鼠疫临床上最重的病型,除具有严重的鼠疫一般症状之外,还有呼吸道感染的特有症状。
潜伏期短、发病急剧,畏寒,高热达39~41℃、呼吸促迫,病人颜面潮红,眼结膜充血。由于呼吸困难,缺氧,导致病人口唇、颜面及四肢皮肤发绀,甚至全身发绀,故有“黑死病”之称。病初干咳,继之咳嗽频数,咯出鲜红色血痰,痰中混有粘液或纯血痰。若不及时给予有效治疗,病人多于2~3日内死亡。
(三)败血型鼠疫
败血型鼠疫也是临床上最严重的病型之一,有原发与继发之分。
原发性败血症鼠疫具有极严重的鼠疫一般症状,但是见不到其他型鼠疫所特有临床症状。
病人有极明显的全身反应,恶寒、高热、剧烈头痛、狂躁、澹妄、神志不清、心律不齐、血压下降、呼吸促迫,皮下及粘膜出血、不及时抢救13天内迅速死亡。
(四)脑膜炎型鼠疫
脑膜炎型鼠疫多为继发性,由腺鼠疫特别是上肢或颈腺鼠疫,经蛛网膜下腔与淋巴腺之间的淋巴通道,不经血行播散而继发脑膜炎。
除有腺鼠疫症状外,尚有严重的中枢神经系统症状和颅内高压症状。剧烈头痛、昏睡,颈强直,儋语,妄动,狂燥不安,呕吐频繁。脑压高,脑脊液稍混浊,有时可检出鼠疫菌。
(五)皮肤型鼠疫
单纯性皮肤型鼠疫的一般症状略轻于各型鼠疫的一般症状。
在鼠疫菌侵入的皮肤局部出现剧痛的红色丘疹,其后逐渐隆起形成有血性内容的水疱,呈现一环状隆起,基底坚硬,呈灰黑色,水泡破溃后形成溃疡,创面呈现灰黑色,痂皮脱落的过程中有少量的浆液血性渗出物,疼痛剧烈,溃疡大小不一,短期不易愈合,有时能从水泡渗出液中分离到鼠疫菌。
(六)肠鼠疫
多因食用未煮熟或被污染的鼠疫病死动物(如旱獭、藏羊等)而感染。除具有鼠疫的一般症状外,特别症状是频繁的呕吐和腹泻,一昼夜可达数十次,吐泻物中常混有血液和粘液混合物,排便时腹痛。
(七)眼鼠疫
鼠疫菌直接侵入眼中,病人流泪,结膜充血,肿胀疼痛剧烈,
在数小时内成为化脓性结膜炎,分泌大量脓状液,与脓漏眼相似,从眼分泌物中可分离到鼠疫菌。
(八)扁桃体鼠疫
扁桃体鼠疫一般无全身症状,仅扁桃体局部发炎、疼痛、充血、水肿,有时颈部淋巴结肿大,可从咽部检出鼠疫菌。
(九)轻型鼠疫
轻型鼠疫一般包括治愈的无典型鼠疫病程的病例及能走动的腺鼠疫,这类病人在流行过程中往往不易被发现,有时流行过后从其血液中查出鼠疫菌的抗体,但无既往鼠疫菌苗接种史。
鼠疫的诊断诊断原则(依据)
具有流行病学线索;
具有鼠疫特有的临床表现;
具有鼠疫细菌学或血清学依据。
流行病学分析
发病前10天内曾否去过鼠疫疫区。曾否与鼠疫病人或尸体接触
有无剥食或猎捕啮齿类及其它动物有无被跳蚤叮咬的可能
发病当时是否为当地鼠疫流行季节当地曾否发现病死啮齿类或其它动物当地是否有鼠疫自然疫源地存在
是否进入过鼠疫实验室或接触过鼠疫实验用品
临床表现
1、突然发病,高热,白细胞剧增,在未用抗菌药物或仅用青霉素族抗菌药物情况下,病情迅速恶化,在48小时内进入休克或更严重状态。
2、急性淋巴结炎,淋巴结肿胀,剧烈疼痛并出现强迫体位。
3、出现重度毒血症、休克综合征而无明显淋巴结肿胀。
4、咳嗽、胸痛、咳痰带血或咳血。
临床表现
5、重度结膜炎并有严重上下眼睑水肿。
6、血性腹泻并有重度腹痛、高热及休克综合征。7、皮肤出现剧痛性红色丘疹,其后逐渐隆起,形成血性水泡,周边呈灰黑色,基底坚硬。
8、剧烈头痛、昏睡、颈部强直、儋语、脑压增高,脑脊液浑浊。
实验室诊断
分离获得鼠疫菌,鼠疫噬菌体裂解阳性;或被动血凝试验血清FI抗体诊断阳性可以作出诊断。
诊断标准
流行病学线索患者发病10天内到过鼠疫动物病流行区或接触过鼠疫疫区内的疫源动物、动物制品及鼠疫病人,进入过鼠疫实验室或接触过鼠疫实验用品。
突然发病,高热、白细胞剧增,病情在24小时内迅速恶化并具有临床表现中症候群之一者。
患者的淋巴结穿刺液、血液、痰液,咽部和眼分泌物以及尸体脏器或骨髓标本,分离到鼠疫菌。患者2次(间隔10天)采集血清,用间接血凝试验检测鼠疫F1抗体呈现4倍以上增长。
疑似病例具备流行病学线索加其中任何一项症状者。
确诊病例具备疑似病例条件的病人,具备细菌学检验结果或血清学检验结果之任一项或两项,即可确诊。
鼠疫的鉴别诊断腺型鼠疫的鉴别诊断
腺鼠疫与急性淋巴腺炎的鉴别
腺鼠疫
急性淋巴腺炎
1、一般找不到明显伤口1、一般均有原发感染灶或或蚤叮咬痕。伤口。
2、无淋巴管炎。
2、常伴有淋巴管炎。
3、均有腺周炎,与周围3、无腺周围炎,不与皮肤组织粘连固着粘连。
4、腺肿质硬,较少化脓。4、腺肿较软,容易化脓。5、肿大快,肿块大。
5、腺肿小,肿大速度慢。6、疼痛剧烈,强迫体位。
6、疼痛轻微。
7、全身反应重。全身反应轻。
梅毒
一般患者均能询问出不洁性接触史,淋巴腺炎主要见于梅毒的初期与二期,腹股沟发生无痛性淋巴结肿大,具有一定的硬度,与周围组织无粘连,表面皮肤不破溃。血清学检查USR及TPHA阳性。
钩端螺旋体病
本病多发生在夏秋季,主要为腹股沟淋巴结肿大,其次为腋窝淋巴结,亦见有全身淋巴结肿大,腺肿多伴有轻微压痛。
传染性单核细胞增多症
是EB病毒所致的急性传染病,其临床特征为发热、咽痛、淋巴结肿大、肝脾肿大及皮疹等。淋巴结肿大以颈部为主,全身淋巴结常可累及,大小约0.5-4cm,坚硬、轻压痛,不化脓。腺肿消退较慢,常需数周至数月。嗜异性凝集反应(PBD)多为阳性。
肺型鼠疫的鉴别诊断
大叶性肺炎
多以寒战开始,突然起病,继而高热,呈稽留热型,发绀、胸痛、频咳,初为干咳或有白色泡沫痰,2~3天后出现铁锈色痰,检痰可查到肺炎双球菌,X线检查可见实变区出现阴影。
肺炭疽
发病急剧,寒战、高热、咳嗽、胸痛,气促发绀,咯铁锈色血样痰,病人一般神志清醒。重症者发绀、血压下降、脉细速,血象白细胞增多,出现休克。患者多因呼吸循环衰竭而于2-3日内死亡,与肺鼠疫极为相似。
流行病学和病原学检查对鉴别诊断具有重要意义,患者多有从事畜产品加工的职业史或接触病畜及其皮毛的历史,痰中可检出革兰氏阳性有荚膜炭疽杆菌。
粟粒性肺结核
急性粟粒性肺结核是急性血行播散性肺结核的典型表现,一般起病急,有全身中毒症状,高热、咳嗽、痰中带血或咯血,伴乏力、盗汗、嗜睡等结核中毒症状。因多由肺内或肺外的结核灶发展而来,病史中往往有结核的一般表现。痰中检出结核菌即可确诊。
败血型鼠疫的鉴别诊断其它细菌引起的败血症
凡是致病菌或条件致病菌都可以引起败血症。革兰氏阳性球菌、革兰氏阴性杆菌、厌氧性致病菌以及部分真菌等所引起的败血症与鼠疫败血症极为相似,表现为起病急骤,常有寒战及高热,头痛、多汗、烦躁不安、恶心、呕吐、腹痛、腹泻等,严重者可出现中毒性脑病及休克。鉴别诊断主要依靠流行病学、细菌学及血清学检验结果。
皮肤型鼠疫的鉴别诊断
主要与皮肤炭疽鉴别。此病有与病畜或被炭疽杆菌污染的皮毛的接触史。病灶多出现皮肤裸露部位。为浆液性水疱,中心呈黑紫色,病灶周围严重浮肿,伴有淋巴管炎,有痒感,但疼痛不显显著。全身症状轻微,病灶发展到极期,中心部坏死,形成炭黑色痂皮。皮肤炭疽可查出炭疽杆菌,而皮肤鼠疫可查出鼠疫菌。

鼠疫的治疗鼠疫的治疗原则
及时治疗,减少死亡;正确用药,提高疗效;精心护理,促进康复;消毒隔离,防止传播。
鼠疫病人的一般治疗
隔离
对鼠疫患者应严格隔离,在条件许可时,应设立临时隔离医院,严格控制病人与外界接触。
条件较差的情况下,也应因地制宜就地临时隔离。
隔离时应根据病型和病情分别隔离,以达到及时控制和扑灭疫情,防止扩大蔓延。
加强护理
应随时掌握鼠疫患者的病情变化,按要求及时准确地测量并记录病人的体温、血压、呼吸及脉搏变化情况,掌握病人液体的出入量情况。
随时采取措施,防止合并症及褥疮的发生,对意识模糊或神志不清的病人及神经症状严重的病人,严防意外发生。
加强宣传教育
对鼠疫病人在治疗时,要及时做好宣传教育工作。
与此同时要解除其思想顾虑,如实告知与染疫动物的接触史和发病初期的临床表现以便做出正确的判断。
加强营养
对鼠疫患者应及时给予含有丰富营养和容易消化吸收的食品,更应注意给予营养丰富的流质或半流质饮食,提高病人对疾病的抵抗力。在加强营养的同时,补充足够的水分,防止肾脏功能受损。
对症治疗
1、镇静:由于鼠疫菌对植物神经和中枢神经都有剧烈的侵害作用,患者在早期会出现失眠、烦躁不安等神经系统症状。对有这种表现的病人必要时应给予适量的镇静安神药物。
2、解热止痛:在病人无心衰情况下,对高烧的病人在进行特效治疗的同时,可采用酒精擦浴、温水洗澡等物理降温方法;病人疼痛剧烈难忍时,可给予适量的解热镇痛药物,如APC、索密痛等,必要时可应用强痛定、吗啡止痛。
3、.体机初期即进入衰塑信普素的作
溶解后,能够释放出大量的鼠疫菌毒素,使病人的心血管系统受到严重损害,导致
末梢循环障碍,引起病人心力衰竭。
4、补充液体:对鼠疫病人进行补充液体可以收到部分强心作用,补充营养、水分,
饭注意,输液量不应过大,否则造成机体电解质紊乱。
病原治疗
对各型鼠疫的特效治疗一般仍以链霉素为首选,其次是广谱抗菌素。磺胺类药物作为辅助治疗或预防性投药。
疫情的发现与上报
城镇:医疗机构
农村:乡村医生、卫生院初步核实:县以上疾控中心、卫生
疾病监测信息报告管理系统
疫情报告:疫情确定后要以最快的
通讯手段逐级上报疾病预防控制
突发公共鼠疫防治机构和卫生行政部门。
管理信息
卫生事件报告管理
2小时内报告属地疾病预防控制机
系统
信息系统构,并逐级上报;省级政府卫生行政部门接到疫情报告后应于6小时内报告国务院卫生行政部门。注意保密方式
病原治疗
对各型鼠疫的特效治疗一般仍以链霉素为首选,其次是广谱抗菌素。磺胺类药物作为辅助治疗或预防性投药。
疫情的发现与上报
城镇:医疗机构
农村:乡村医生、卫生院
初步核实:县以上疾控中心、卫生
疫情报告:疫情确定后要以最快的
通讯手段逐级上报疾病预防控制
突发公共
鼠疫防治
机构和卫生行政部门。
管理信息
卫生事件报告管理
2小时内报告属地疾病预防控制机
信息系统构,并逐级上报;省级政府卫生
行政部门接到疫情报告后应于6小时内报告国务院卫生行政部门。注意保密方式
鼠疫隔离医院的建立与管理
如果病人较少,可就地隔离,在病人家进行治疗。若病人较多,应建立临时隔离病院,将病人收入病院隔离治疗。
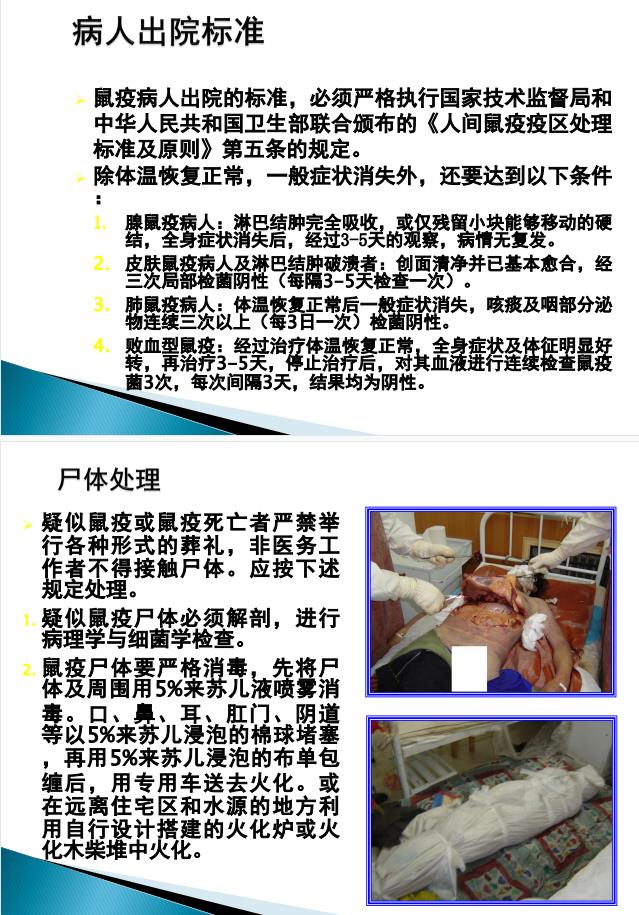
病人入院前的处理
1、病人诊断为鼠疫或疑似鼠疫,需转送鬲瓷天院时,季面'荐粉步的消毒、页蚤等卫生处理。
2、转运病人时,必须由医务人员亲自护送,以便随时采用应急处理措施,在途中予以救护。
3、对确诊为肺鼠疫或疑似肺鼠疫患者,在护送入院时必须给病人戴上口罩,并随身携带有盖的痰盂或其它容器,内装5%来苏儿液或1%新洁尔灭液,以备运送途中病人吐痰和装污物用。运送病人途中禁止抛弃一切杂物。
4、病人入院时,首先必须进入卫生处理室。将病人身着的所有衣物脱下,连同运送病人时使用的被褥等物品进行挂牌登记,然后立即用5%来苏儿等消毒液浸泡,24小时后用清水洗净,晾干后送物品保管处妥善保管。
病人入院后的处理
1、对病人周身可用1%来苏儿溶液、0.1%新洁尔灭溶液擦身或洗浴。皮肤有破损的病人可先用胶布粘贴处理好,然后再进行擦身或洗浴。
2、对有心脏衰竭或其他危重情况的病人,则应首先处理心衰或进行必要的临床处理,然后再进行洗浴消毒处理。
3、消毒处理完毕的病人,更换好隔离医院专用服装,送入诊察室,按病人的不同病型分别送入不同的病房或观察病房。
4、病人送入病房后,应首先对其进行登记,然后由主管医生对病人进行深入细致地检查,并进一步核实流行病学及发病情况,建立并认真填写入院病志,确定病型及治疗方案。
5、值班医师和护士应随时随地仔细观察病人的病情变化,认真书写病程记录;定时检查患者的体温、脉搏、呼吸及血压等,并及时记录;按治疗方案要求,按时认真进行各项医疗措施
病人出院时的处理
病人经过治疗痊愈需要出院时,必须经过主管医生认真检查。对确实达到出院标准者,由隔离医院向疫区处理指挥部汇报并经过批准后,方可办理出院手续。
患者离院前,必须进行最后一次彻底的终末消毒,确保不将污染带出医院,换上入院时经消毒保管的自身衣物,然后方可离院。
隔离医院的消毒
1、隔离医院的所有区域必须进行定期消毒,特别对病人所居住的房间更应彻底消毒处理。进行消毒时,业务人员首先必须穿好防护服装。病人入住前,对隔离医院范围内,必须按先消毒、次灭蚤、再灭鼠的原则来进行卫生处理。
2、对隔离医院的墙壁及空气消毒可采用5%来苏儿、0.01-0.5%过氧乙酸、0.1%过氧化氢等喷雾消毒,也可用0.004毫克/升(空气)的乳酸进行室内熏蒸等方法彻底消毒灭菌。居室地面可用次氯酸钙(每平方米30克)喷粉消毒。
隔离医院的消毒
3、对运送病人的交通工具及其上所有物品,都必须进行彻底消毒处理。车辆等交通工具可用5%来苏儿溶液喷雾消毒,骡马等牲畜可用5-10%D.D.T粉剂喷粉灭蚤、消毒。在进行车辆等交通工具内部消毒时,必须密闭门窗。
4、对病人的排泄物及分泌物,用5%来苏儿溶液浸泡或200-400克/公斤漂白粉搅拌,消毒24小时后掩埋。隔离医院内的垃圾必须焚烧后掩埋。
5、对病人房间可用5%来苏儿溶液或石炭酸溶液进行喷雾消毒,所需药液剂量为300毫升/平方米,每天消毒1次,肺鼠疫病人所居房间则每天2-3次。对病人的餐具则采用放在2%的碱水中煮沸25-40分钟,然后再用清水充分洗净,方可使用。
6、医护人员进入病房时,必须穿戴全套防护服装,病房先用5%来苏儿溶液或石炭酸溶液进行喷雾消毒,然后方可进入;离开病房时,必须经过5%来苏儿溶液或石炭酸溶液喷雾消毒,然后脱去外防护服装,才可回到休息区。外防护服装每次穿用后必须进行彻底消毒处理。
医疗机构应根据《医疗机构门急诊医院感染管理规范》,落实预检分诊制度。
1.应根据传染病的流行季节、周期、流行趋势和卫生行政部门发布的特定传染病预警信息,加强特定传染病的预检、分诊工作。
2.二级以上综合医院应设立感染性疾病科,没有设立感染性疾病科的医疗机构应当设立传染病分诊点。
3.医疗机构在门急诊可通过挂号时询问、咨询台咨询和医师接诊时询问等多种方式对患者开展传染病的预检;在必要时,可建立临时预检点(处)进行预检。
3.医疗机构在门急诊可通过挂号时询问、咨询台咨询和医师接诊时询问等多种方式对患者开展传染病的预检;在必要时,可建立临时预检点(处)进行预检。
4.预检、分诊点(处)应配备体温计(枪)、手卫生设施与用品、个人防护用品(外科口罩、帽子等)和消毒产品等,以便随时取用。
5.医疗机构各科室的医师在接诊过程中,应注意询问患者有关的流行病学史、职业史,结合患者的主诉、病史、症状和体征等对来诊的患者进行传染病预检;如果曾去过疫区,突然出现发热、寒战、淋巴结疼痛、咳嗽、咳血或出血等任一症状,应当立即就医并告知医生疫区旅行史。
6.经预检为需要隔离的传染病患者或者疑似患者的,应将患者分诊至感染性疾病科或分诊点就诊,同时对接诊处采取必要的消毒措施;医疗机构不具备传染病救治能力时,应及时将患者转诊到具备救治能力的医疗机构诊疗。
7.从事预检、分诊的工作人员接诊患者时,应采取标准预防的措施。如怀疑其患有传染病时,应依据其传播途径选择并使用适宜的防护用品,并正确指导患者使用适宜的防护用品。防护用品应符合国家相关标准要求。

